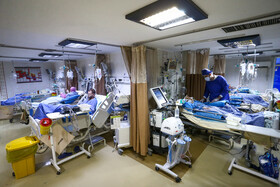
دکتر آذرخش آذران با اشاره به تغییرات کروناویروس از ابتدای پاندمی تاکنون، اظهار کرد: جهشهای ویروس میتواند تاثیر مثبت، منفی یا خنثی داشته باشد. آنچه در جهش ویروس اهمیت دارد این است که آیا موجب تغییر در علائم بالینی و افزایش مرگ و میر شده است؟
وی با اشاره به افزایش سرعت انتقال ویروس، افزود: اکنون تولیدمثل ویروس کرونا ۳۱ درصد افزایش یافته است. میزان انتقال ویروس نیز سه تا ۹ برابر افزایش پیدا کرده است. در اردیبهشتماه و خردادماه یک تا دو نفر از اعضای یک خانواده به کرونا مبتلا می شدند اما اکنون اینگونه نیست و میزان انتقال ویروس بسیار افزایش یافته و مشاهده میشود که همه اعضای یک خانواده چهار تا پنج نفره مبتلا شدهاند.
این متخصص ویروسشناسی گفت: در حال حاضر یک فرد پس از گذشت چند روز از حضور در یک مهمانی، دچار علائم بیماری میشود بنابراین با توجه به افزایش قدرت سرایت ویروس، باید حتی در زمان دیدار با پدر و مادر از ماسک استفاده شود.
وی با بیان اینکه جهشهای ویروس، همیشه نگرانکننده نیستند؛ افزود: در چند کشور از جمله استرالیا جهش ویروس موجب خفیفتر شدن علائم بالینی شده است بنابراین ویروس در جهش به یک ویروس ضعیفتر تبدیل شده است و حتی اگر بیماری منجر به بستری شدن برخی افراد شده باشد، نیاز به اکسیژن کمتر شده است. در تغییرات ویروس، ابتلای جوانان نیز بیشتر بوده است.
آذران با بیان اینکه تابلوی علائم بالینی کروناویروس بسیار متغیر است، گفت: در مقالاتی که ابتدای پاندمی منتشر شده بود؛ تب، سرفه، اسهال و شکم درد برخی از علائم بالینی این بیماری بودند اما به دلیل اینکه در ابتدای پاندمی بودیم فکر میکردیم این ویروس تنها موجب تب، سرفه و تنگی نفس میشود.
عضو هیات علمی دانشگاه علوم پزشکی جندی شاپور اهواز تصریح کرد: به تدریج با افزایش تعداد بیماران متوجه شدیم که علائم بالینی این بیماری بسیار متغیر است و ویروس هر روز یک علامت جدید از خود نشان میدهد و اطلاعات ما درمورد آن کم بوده است. اکنون اطلاعات ما در خصوص ویروس کرونا بسیار بیشتر شده و بهتر متوجه علائم بیماری میشویم.
وی افزود: در ابتدا فکر میکردیم ممکن است راشهای پوستی، ناشی از عوارض دیگری باشند اما بعد متوجه شدیم مبتلایان به کرونا نیز دچار این علائم می شوند. همچنین بعدها متوجه مرگ ناگهانی این بیماران هم متوجه شدیم.
آذران در خصوص مطرح شدن موضوع ابتلای کرونای گوارشی و کرونای تنفسی، گفت: ما چیزی به اسم کرونای گوارشی یا تنفسی نداریم و تنها ممکن است علائم بیماری در هر فرد متفاوت باشد. اینگونه نیست که اگر یک نفر با علائم گوارشی به کرونا مبتلا شده باشد، بیماری را از طریق تنفس به دیگران منتقل نکند و چنین تصوری اشتباه است.
وی افزود: دو سه علامت جزو علائم تشخیص کرونا هستند اما در صورتی که یک بیمار تنها علامت از دست دادن یا کاهش حس بویایی و چشایی یا حس بوی ناخوشایند در بینی داشته باشد، قطعا به کرونا مبتلا است.
این متخصص ویروسشناسی بیان کرد: در آخرین مقاله منتشرشده عنوان شده بود که عدهای از بیماران به صورت ناگهانی حس بویایی و چشایی خود را از دست میدهند و تعدادی نیز دچار کاهش حس بویایی و چشایی میشوند. دستهای دیگر از بیماران بو را مانند قبل به صورت دلپذیر حس نمیکنند یا حس بوی سیگار و یا حس بوی نان تست دارند.
وی گفت: از دست دادن حس بویایی و چشایی موجب نگرانی برخی بیماران میشود و مدت برگشت حس بویایی و چشایی در برخی از بیماران بسیار طولانی است.
آذران در خصوص ابتلای مجدد به کرونا، تصریح کرد: برخی بیماران دچار حالت حمل طولانیمدت ویروس یا فعال شدن عفونت اولیه میشوند و در حالت دوم نیز برخی به عفونت مجدد مبتلا میشوند.
وی افزود: در حالت اولیه، بیمار با علائم مراجعه میکند و PCR نیز مثبت است که پس از تکرار این تست، نتیجه منفی خواهد بود اما بعد از گذشت یک هفته، مجددا دچار علائم میشود و نتیجه تست نیز مثبت میشود و بیمار فکر میکند دوباره به کرونا مبتلا شده است در حالی که ممکن است مقدار جزئی از ویروس در بدن بیمار باقی مانده باشد و این مساله موجب فعالیت مجدد ویروس شود و حتی گزارشهایی از ضایعات جدید ریوی در این حالت گزارش شده است.
عضو هیات علمی دانشگاه علوم پزشکی جندی شاپور اهواز گفت: ممکن است منفی شدن تست در این روند، به دلیل خطا و منفی بودن کاذب تست باشد این وضعیت ممکن است تا سه ماه طول بکشد.
وی افزود: ممکن است PCR یک فرد مثبت و بیماری وی علامتدار باشد و پس از چند ماه مجددا دچار علائم شود اما برای اثبات ابتلای مجدد به عفونت در یک فرد، باید یک آزمایش تکمیلی نیز انجام شود.
آذران بیان کرد: افرادی که دارای نقص ایمنی هستند و کادر درمان، بیشتر در معرض ابتلای مجدد به عفونت هستند.
وی با بیان اینکه استاندارد طلایی تشخیص بیماری انجام PCR است، تصریح کرد: پس از گذشت یک روز از مواجهه با فرد مبتلا به کرونا، در صورت انجام تست PCR قطعا نتیجه تست منفی خواهد بود. برای انجام تست باید پس از گذشت یک هفته تا ۱۰ روز اقدام شود تا نتیجه منفی کاذب نشود اما اگر فردی دچار علائم بیماری شد، بهترین زمان برای انجام تست PCR روز دوم تا چهارم پس از مواجهه با فرد مبتلا به کرونا است.
این متخصص ویروسشناسی پزشکی در خصوص نحوه تشخیص بیماری با انجام تست آنتیبادی بیان کرد: آنتیبادیها چند دسته هستند؛ آنتیبادی IgM در فاز حاد عفونت افزایش مییابد و آنتیبادی IgG در فاز مزمن و در واقع پس از بهبود افزایش مییابد. یک هفته پس از علامتدار شدن بیماری، افزایش این دو آنتیبادی آغاز میشود.
وی گفت: بهترین زمان برای انجام تست آنتیبادی، ۲۱ روز پس از آغاز اولین علائم بیماری است. پس از گذشت این مدت، آنتیبادی رو به کاهش میرود بنابراین برای تشخیص بیماری بهتر است از تست آنتیبادی استفاده نشود.
آذران بیان کرد: فعلا عنوان میشود که آنتیبادی IgG تا هفت ماه پایدار میماند. هر چه علائم بالینی شدیدتر باشد پاسخهای IgG قویتر هستند؛ مشاهده میشود که میزان IgG در بیمارانی که در ICU بستری میشوند و علائم بالینی شدید دارند، افزایش یافته است اما هنوز مطمئن نیستیم که آنتیبادی IgG چقدر از ما محافظت میکند.
وی که در یک برنامه تلویزیونی صحبت میکرد، گفت: معمولا IgG در ویروسهایی که موجب عفونت تنفسی میشوند یک تا سه سال پایدار میماند. به نظر میرسد کروناویروس هم از این موضوع مستثنی نباشد و شاید علیرغم وجود IgG با میزان بالا، پس از گذشت یک سال مجددا یک فرد مبتلا شود. البته همه این اطلاعاتی که تاکنون در خصوص کروناویروس به دست آمده، ممکن است پس از چند روز نقض شوند.
منبع: ایسنا